پزشکان نحوه نجات جان نوزادان نارس را آموختند، اما از درد آنها غفلت کردند
زمانی تصور میشد نوزادان نارس درد را احساس نمیکنند. اکنون، دانشمندان درحال بررسی نحوه درمان درد در نوزادانی هستند که وقتی درد دارند، نمیتوانند به شما بگویند.
زمانی که متس اریکسون در دههی ۱۹۸۰ بهعنوان پرستار در بخش مراقبتهای ویژه نوزادان شروع به کار کرد، از بخشی از شغل خود متنفر بود. او برای گرفتن خون بهمنظور آزمایش متابولیک روزانه، باید پاشنه کودکان را با لانست (نوعی چاقوی جراحی) کوچکی خراش میداد و پاشنه را فشار میداد تا خون کافی برای آزمایش جمع کند. انجام این کار و تماشای آن سخت بود. او میگوید: «کودکان گریه میکردند، مادرانشان از حال میرفتند. من عرق میکردم. این کار برای هر کسی سخت بود و چیزی نداشتیم که ارائه دهیم.»
منظور او از چیزی که ارائه دهند، داروهایی برای درمان درد آشکار نوزادان بود. داروهای قوی مانند مرفین برای چنین بدنهای جوانی میتواند خطرناک باشد. حتی داروهای روزمرهای مانند تیلنول (استامینوفن) و ادویل (ایبوپروفن) به دلیل تأثیر بالقوهای که روی کبد و کلیهها دارند، میتوانند برای نوزادان مضر باشند. اما دلیل بزرگتر این مسئله ناامیدکنندهتر بود. اریکسون میگوید: «در آن روزها معتقد نبودیم که نوزادان میتوانند درد را احساس کنند. البته میتوانستیم آن را ببینیم، ولی علم میگفت نه.»
بخش مراقبتهای ویژه نوزادان (NICU) جایی است که در آن نوزادانی که زودتر از موعد به دنیا میآیند (یعنی پیش از هفته ۳۷ بارداری) و نوزادانی که در زمان طبیعی به دنیا میآیند (درحدود هفته ۳۹ تا ۴۰ بارداری) و دچار مشکلات سلامتی هستند، هفتههای اول و اغلب ماههای اول زندگی خود را در آن میگذرانند. آنها هر روز با خراشها و تزریقهای کارکنان بیمارستان مواجه میشوند تا آنها را تحت نظارت داشته باشند و بدن ضعیفشان را زنده نگه دارند.
اریکسون به یاد میآورد حتی زمانی که نوزادان به رویههای تهاجمی مانند عمل جراحی قلب باز نیاز داشتند، این رویهها بدون بیهوشی یا مسکن انجام میشد. ازآنزمان، پیشرفتهای زیادی در درک این مسئله صورت گرفته است که نوزادان نارسی که در بخش مراقبتهای ویژه نوزادان قرار دارند، میتوانند درد را احساس کنند و مهمتر اینکه، این درد اهمیت دارد.
اگرچه نوزادان دردی را که کشیدهاند، به خاطر نمیآورند، این باور وجود دارد که این تجارب دردناک همچون آسیب روانی پایداری روی هم جمع میشود و روی رشد مغز و توانایی آنها ازنظر تنظیم احساسات در مراحل بعدی زندگی اثر میگذارد.
اما چگونه میتوان این درد را درمان کرد و چگونه میتوان آن را تشخیص داد، زیرا برخی نوزادان نارس آنقدر ضعیف هستند که نمیتوانند گریه کنند. اینها پرسشهایی هستند که هنوز پاسخ کاملی ندارند. تری ایندر، رئیس بخش پزشکی نوزادان در بیمارستان زنان و بریگام در بوستون میگوید: «در تشخیص درد و ناراحتی نوزادان ضعیف بودهایم و همچنان ضعیف هستیم و نمیدانیم آن را چگونه درمان کنیم.»
اما اکنون دانشمندانی مانند ایندر میپرسند: آیا یکی از روشهای تسکین درد نوزادان میتواند تماس پوست با پوست (لمس محبتآمیز) از طرف والدین باشد؟ بهنظر میرسد تجربه درد در بخش مراقبتهای ویژه نوزادان، کودکان را حین رشد تحتتأثیر قرار میدهد و خطر بروز مشکلات رشدی و رفتاری را افزایش میدهد.
از تلفات جهانی تا زندهمانی
درمورد درمان برخی از کوچکترین و آسیبپذیرترین انسانهای روی زمین، مسائل ناراحتکننده زیادی وجود دارد. اما بیایید با یک خبر خوب شروع کنیم: بخش مراقبتهای ویژه نوزادان یک معجزه واقعی مدرن است و مکانی است که در آن بسیاری از کابوسهای بیداری به داستانهایی با پایان خوب تبدیل میشوند.
نائومی رندینا این مسئله را خودش تجربه کرد. رندینا ۱۳ سال پیش، ۲۲ ساله بود و برای اولینبار باردار بود. رندینا وقتی باردار شد، خیلی هیجانزده بود. اما وقتی در هفته ۳۰ بارداری، برای معاینه نزد پزشک رفت، وضعیت تغییر کرد. او میگوید: «این بهسرعت از بارداری سالم بسیار عادی به بارداری خطرناک و ترسناکی تبدیل شد.»
فشار خون رندینا بالا بود و او دچار پری-اکلامپسیا شده بود. پری-اکلامپسیا وضعیت خطرناکی است که در مواردی میتواند کشنده باشد. کبدش آنزیمهایی را تولید میکرد که کلیهاش قادر به پاکسازی آنها نبود. او میگوید: «بهعلت پروتئینهای موجود در خون، قلبم به سختی کار میکرد.»
زندگی رندینا در خطر بود و تنها راه این بود که کودکش را بیش از دو ماه زودتر به دنیا بیاورد. او ترسیده بود. رندینا به بیمارستانی در همان نزدیکی برده شد و در آنجا تحت عمل سزارین قرار گرفت و کودکش زودتر از موعد به دنیا آورده شد.
رندینا منتظر ماند تا صدای گریه او را بشنود. برای مدتی که بهنظر او بسیار طولانی بود، صدایی نیامد. اما پس از مدتی صدایی شنیده شد. او میگوید: «این فریاد کودک تازه متولد شده نبود. صدایش مانند صدای بچه گربه بسیار کوچکی بود. او خیلی کوچک بود، اما وجود داشت.» صدای ریز از بدن نوزاد ۱/۲ کیلوگرمی میآمد که برای چند ساعت اول زندگیاش برای تنفس به کمک نیاز داشت.
این شروع اقامت ۹۲ روزه رندینا در واحد NICU بود تا دخترش به اندازه کافی قوی شود و رشد کند که بتواند به خانه برود. بااینکه نوزاد به جراحی بزرگ تهاجمی نیازی نداشت، تجربه آسانی نبود. هر روز عملیات دردآوری مانند آنچه اریکسون برای کشیدن خون از پاشنه پای نوزاد شرح داد، وجود داشت. سوزنهای زیادی در رگهای کودک قرار داده میشد و رگها گاهی پاره میشد. حتی در دهه ۲۰۰۰، رندینا به یاد میآورد که کارکنان پزشکی به او گفته بودند نوزاد دردی احساس نمیکند.

نوزاد یک روزه در بیمارستان متودیست بروکلین توسط والدینش نگهداری میشود، درحالیکه به کمک دستگاه تنفس میکند.
تجربه هر نوزادی که در بخش مراقبتهای ویژه نوزادان نگهداری میشود، متفاوت است. اما رندینا حدس میزند این مسئله برای دختر او پیامدهای روانی و رفتاری به همراه داشت. او راه رفتن را دیر یاد گرفت و در کودکی دچار هراس شبانه شد. رندینا مطمئن نیست که آنها نتیجه ماندن در NICU بودند، اما ازآنجا که دخترش خواب محبوس شدن میدید، فکر میکند ناشی از این موضوع بوده باشد. دختر رندینا اکنون سالم است و اخیراً تولد ۱۳ سالگی خود را جشن گرفته است.
این روزها بسیاری از داستانها مانند داستان رندینا به خوبی پایان پیدا میکنند. کودکانی که در حدود ۲۸ هفتگی بارداری متولد میشوند (یعنی ۱۲ هفته زودتر)، ۸۰ تا ۹۰ درصد شانس زنده ماندن دارند. آنها معمولاً به خوبی بزرگ میشوند، اما گاهی دچار مشکلات سلامتی یا رشدی هستند. اما چند نسل پیش، فناوری برای نجات آنها وجود نداشت.
در دههی ۱۹۶۰، بیش از نیمی از نوزادانی که در ایالات متحده قبل از ۳۲ هفتگی به دنیا میآمدند، جان خود را از دست میدادند. ایندر میگوید: «پیشرفت در پزشکی نوزادان شگفتانگیز بوده است و از تلفات جهانی به بقای جهانی رسیده است.» حداقل، در کشورهای ثروتمندی مانند ایالات متحده این پیشرفت حاصل شده است، اما هنوز نابرابریهای جهانی در بقای نوزادان نارس وجود دارد.
این تغییر از تلفات ماندگاری که در دهه ۱۹۶۰ آغاز شد، براثر مرگ پاتریک کندی (نوزاد پسر جان افکندی و ژاکلین کندی) سرعت گرفت. پاتریک ۵/۵ هفته زودتر به دنیا آمد و به خاطر سندرم زجر تنفسی از دنیا رفت. در پی این تراژدی، پول و توجه به سمت پژوهشهای NICU سرازیر شد.
همراه با پول و توجه، پیشرفت از راه رسید. در دهههای بعدی، پزشکان توانستند تجهیزات پزشکی را برای استفاده در نوزادان نارس کوچک کنند. آنها همچنین متوجه شدند ریههای نارس به مادهای به نام سورفاکتانت نیاز دارد که به تنفس کمک میکند. ایندر میگوید: «اکنون کودک میتواند چهار ماه زودتر متولد شود و میتوانیم درمانهای نجاتبخشی برای او فراهم کنیم.»
این پیشرفت معجزهآسایی است. اما در میان این پیشرفتها، پژوهشگران پزشکی درد را نادیده گرفتند. آنها فکر نمیکردند این نوزادان نارس (یا هر نوزادی) بتواند آن را احساس کند.
چگونه پزشکان متوجه شدند نوزادان نارس درد را احساس میکنند
درد حتی در افراد بزرگسال پیچیده است و تشخیص آن در نوزادان نارس، از این هم دشوارتر است.
در سراسر بدن ما گیرندههایی وجود دارد که نیروهای مکانیکی مانند لمس و درد را حس میکنند. این گیرندهها دروازههایی هستند که ازطریق آنها نیروهای دنیای بیرون وارد سیستم عصبی ما میشود. یک نوع از این دروازهها برای لمس ملایم است، مانند حس انگشتی که بازوی شما را میخراشد. حتی دروازههای متفاوتی برای گرما و سرما وجود دارد. اما درنهایت، درد چیزی است که در مغز خود تجربه میکنیم. ایندر میگوید: «مشکل اصلی این است که چگونه درد این نوزادان را تشخیص دهیم، زیرا آنها نمیتوانند حرف بزنند و به ما بگویند چه چیزی را تجربه میکنند.»
برای مدت زمان طولانی پزشکان میدانستند نوزادان نارس، اعصاب موردنیاز برای احساس درد را دارند؛ اما فکر نمیکردند مغز آنها آنقدر رشد کرده باشد که بتواند درد را تجربه کند. ایندر میگوید: «در دهه ۱۹۸۰ اعتقاد بر این بود که نوازاد نارس درد را تجربه نمیکند، زیرا بهطور کامل رشد نکرده است. بنابراین، رویههای جراحی مانند جراحی قلب باز بدون بیهوشی یا تسکین درد انجام میشد.»
مقالههای مرتبط:آیا جفت مصنوعی جان نوزادان نارس انسان را نجات خواهد داد؟نوزادان پسر نارس در بزرگسالی سریعتر پیر میشوندوقتی نوزاد برای اولین بار نفس میکشد، چه اتفاقی میافتد؟
نکته مهم: درحالیکه گفتگو درمورد رشد یا عدم رشد مغز کودک نارس میتواند به سرعت به گفتگو درمورد جنین یا سقط جنین نزدیک شود، متخصصان مراقبتهای بهداشتی، تجربیات کودکان نارس را درون قلمرو علمی و اخلاقی دیگری میبینند. این نوزادان بیرون از رحم مادر قرار دارند و مغز درحال رشد آنها چیزهایی را تجربه میکند که اساسا با چیزی که درون رحم اتفاق میافتد، فرق دارد.
ایندر میگوید نقطه عطف از مشاهدات یک متخصص بیهوشی اطفال حاصل شد که متوجه شد طی رویههای جراحی قلب باز که بدون بیهوشی یا تسکین درد روی این نوزادان انجام میشد، ضربان قلب بهشدت بالا میرفت. این امر نشان میداد نوعی پاسخ درد در نوزادان اتفاق میافتد. بهگفتهی ایندر: «او شروع به اندازهگیری نشانگرهای دیگر هورمونهای استرس کرد و نشان داد که هنگام انجام این رویه جراحی واقعا ضربان قلب بهشدت افزایش پیدا میکند. این در اواخر دهه ۱۹۷۰ و اوایل دهه ۱۹۸۰ بود و متاسفم که باید بگویم هنوز دانش ما در این زمینه کامل نشده است.»
نوزادان درد را به خاطر نمیآورند، اما شواهدی وجود دارد که نشان میدهد این تجربه میتواند اثراتی برجای بگذارد.
امروزه، پزشکان و پژوهشگران پزشکی اذعان میکنند که نوزادان جوان میتوانند درد را احساس کنند. اما دردی که آنها احساس میکنند، از برخی جهات، ممکن است بدتر از چیزی باشد که بزرگسالان احساس میکنند. ایندر میگوید: «آنها نمیتوانند درد را مانند بزرگسالان جانمایی کنند. مثلا، خراشی که روی پشت پاشنه پا ایجاد میشود، با احساس درد در کل پا همراه است. بنابراین، درد بسیار پراکنده و تاثیرگذاری را تجربه میکنند.»
اما چیزی که ایندر و همکارانش میگویند این است که مشکل درد در بخش مراقبتهای ویژه نوزادان این است که مسئله به یک لحظه مربوط نمیشود. اقامت در NICU میتواند چندین ماه طول بکشد و کودکان هر روز با رویههای دردناک زیادی روبهرو میشوند. ایندر توضیح میدهد: «یک نوزاد نارس، در چهار هفته اول زندگی خود بهطور متوسط هر ۲۴ ساعت، حداقل ۱۲-۱۰ رویداد ناخوشایند یا دردناک را تجربه میکند.» این موارد میتواند شامل جراحی باشد، اما همچنین میتواند شامل رویههای نه چندان قابلتوجهی مانند قرار دادن لوله تغذیه یا تنفس درون دهان یا بینی و خونگیری باشد.
لحظات دردناک فقط به این علت اهمیت ندارد که کودکان در آن لحظات احساس درد میکنند. تصور میشود حجم زیاد درد، در طول زمان در ایجاد تغییرات منفی در رشد مغز نقش داشته باشد. تجربیات دردناک نوزاد نارس، صرفنظر از اینکه چقدر بیمار است، با تغییراتی در رشد مغز همراه است. هرچه درد بیشتر باشد، پیامدهای بدتری وجود خواهد داشت. ایندر میگوید: «آنچه میبینیم هیپوکامپ کوچکتر (ناحیه حافظه) و آمیگدال کوچکتر (ناحیه پردازش احساسات) است. ما شاهد تغییراتی در مخچه هستیم که منطقهی مهمی برای رشد زبان و حرکت است.»
این تغییرات خود را به شکل بهره هوشی پایینتر، مهارتهای زبانی پایینتر، توجه ضعیفتر و تنظیم عاطفی ضعیفتر نشان میدهد. حتی شواهدی وجود دارد که نشان میدهد قرار گرفتن درمعرض درد در این سن، موجب کاهش آستانه درد در مراحل بعدی زندگی میشود.
اینکه دقیقاً درد چگونه موجب این تغییرات میشود، هنوز موضوع پژوهشهای درحال انجام است. اما ایندر میگوید به این واقعیت مربوط میشود که در ۱۲ هفته آخر بارداری (هفتههایی در رحم که به دلایل تولد پیش از موعد از دست میروند) رشد مغزی قابلتوجهی اتفاق میافتد. او میگوید: «در طول این مدت، مغز از حالت کاملاً صاف به حالت کاملاً چروکیده مانند مغز بزرگسالان، تبدیل میشود. بنابراین، این دوره نسبتبه تأثیرات محیطی بسیار حساس است.»
مشکل اینجا است که مغز درحال رشد نسبتبه داروهای ضددردی مانند اپیوئیدها (مواد افیونی) حساس است. ایندر میگوید: «داروهای افیونی مانند استفاده از کلاشنیکف برای حل مشکل هستند.» مواد افیونی در درمان درد شدید و حاد جراحی بهتر عمل میکنند و برای درمان دردهای مزمن و مکرری که نوزادان تجربه میکنند، اثربخشی کمتری دارند. او میگوید: «دادن مواد افیونی رشد مغز را بهبود نمیدهد و ممکن است اثرات منفی بر رشد داشته باشد.»
ایندر میگوید بهجای مواد افیونی، ممکن است به درمان ملایمتر و مهربانتری نیاز داشته باشیم. اگر پژوهشگران راههایی برای درمان درد در این کودکان نارس پیدا کنند، شاید بتوانند از تغییرات منفی در رشد مغز جلوگیری کنند. خوشبختانه، ایدههای انجام این کار بسیار ساده است، اما برای اجرای آنها به سرمایهگذاری اجتماعی زیادی نیاز است.
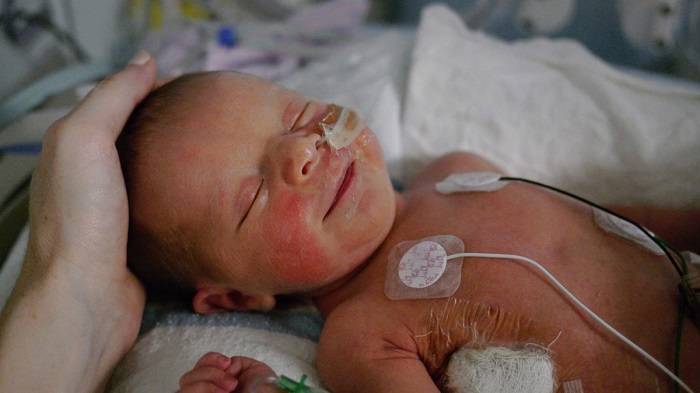
لمس والدین میتواند به نوزادان بستریشده در بیمارستان کمک کند تا درد کمتری احساس کنند.
قدرت شفابخش لمس
اریکسون، پرستار NICU، یک گروه پژوهشی بینالمللی مستقر در سوئد به نام PEARL را هدایت میکند. او و همکارانش راههای ساده برای تسکین درد نوزادان بدون استفاده از دارو را مطالعه میکنند.
بهعنوان مثال، اریکسون از قند استفاده میکند. او میگوید گلوکز بهعنوان مسکن میتواند به کم شدن داروها کمک کند و اگر پیش از خونگیری از پاشنه نوزاد به او مقداری قند بدهد، او دیگر واکنشی نشان نمیدهند. البته صرفنظر از مکانیسم عمل آن، قند نیز راهحل ایدهآلی برای تسکین درد نیست. قند زیاد، روی رشد شناختی تأثیر منفی دارد.
بنابراین، اریکسون و همکارانش ایده سادهتری را ترجیح میدهند: لمس والد یا تماس پوست با پوست نوزاد نارس با بدن والد پیش از انجام کاری که با درد همراه است. بهنظر میرسد هرگونه تماس پوستی مفید باشد؛ اما پژوهشها نشان میدهند که لمس والدین مؤثرتر از لمس افراد غریبه است (مادران کمی بر پدران ترجیح دارند)؛ اما اولسون، پرستار NICU و پژوهشگری در سوئد که با اریکوسون کار میکند، میگوید: «وقتی از نوزادی که روی مادر یا پدرش دراز کشیده است، خون میگیرید و واکنشی نمیبینید، احساس بسیار خوبی دارید. البته همیشه این اتفاق نمیافتد.»
این رویکرد گاهی مراقبت به روش کانگورو نامیده میشود و چندان غیرمعمول نیست. در ایالات متحده، معمول است که نوزادان را بلافاصله پس از تولد روی سینه برهنه والد قرار میدهند. از این روش در بخش مراقبتهای ویژه نوزادان ایالات متحده نیز استفاده میشود. چیزی که تفاوت دارد، آن است که دوره درمان که پژوهشگران سوئدی از آن حمایت میکنند، بسیار طولانیتر از چیزی است که معمولاً انجام میشود.

دوقلوهای نارس توسط مادرشان نگهداری میشوند. امروزه پزشکان و پژوهشگران پزشکی اذعان دارند که این نوزادان جوان میتوانند درد را احساس کنند. از برخی جهات، دردی که آنها احساس میکنند، ممکن است بدتر از چیزی باشد که بزرگسالان احساس میکنند.
در سوئد، والدین کودکان در بخش مراقبتهای ویژه نوزادان برای اقامت در بیمارستان پول میگیرند. آنها اساسا بهعنوان پرستار استخدام میشوند تا جایی که امکان دارد برای کنترل درد در آنجا حضور داشته باشند. اولسون میگوید: «طی ۲۰ سالی که در NICU کار میکنم، از مراقبت از نوزاد به راهنمای والدین تبدیل شدهام و به آنها آموزش میدهم که چگونه از نوزاد خود مراقبت کنند.»
در سوئد، والدین فرزندان خود را طی رویههای کوچکی مانند خونگیری نگه میدارند، اما گاهی هنگام رویههای تهاجمیتری مانند لولهگذاری (مثلا وارد کردن لوله تنفسی) نیز آنها را نگه میدارند. اولسون میگوید: «برخی ممکن است فکر کنند این ایده خوبی نیست، زیرا برای والدین ترسناک است. اما اگر والدین بتوانند این کار را انجام دهند، مفید خواهد بود.»
البته اقامت در NICU ممکن است چند ماه طول بکشد و بسیاری از والدین نمیتوانند کل زمان را در آنجا بمانند. آنها ممکن است نتوانند مرخصی بگیرند تا این کار را انجام دهند. رندینا، مادر دختری که در ۳۰ هفتگی به دنیا آمد، منابع لازم را داشت تا در تمام مدت با فرزندش باشد. او احساس خوشبختی میکرد. او میگوید: با دیدن نوزادانی که بهعلت مشغله والدینشان در آغوش گرفته نمیشدند، قلبمان میشکست.»
این امر خصوصا درمورد زنان رنگینپوست و زنان کمدرآمد صادق است: آنها دارای بالاترین نرخ زایمان زودرس در آمریکا هستند و درعینحال کمتر از همه به بیمه و مرخصی با حقوق کافی دسترسی دارند. رندینا که رساله دکتری خود را در رشتهی تاریخ پزشکی درمورد تاریخچه NICU کامل کرد و از تجربه خودش الهام گرفته بود، میگوید: «چگونه میتوانیم انتظار داشته باشیم که آنها از کار خود مرخصی بگیرند تا بتوانند هر روز به بیمارستان بیایند و از طرف دیگر بتوانند هزینههای دیدن هر روز کودک خود را تأمین کنند. ما باید این سیستمهای حمایت را ایجاد کنیم.»
از کجا بفهمیم که مؤثر است
چالش نهایی در معمای درد در نوزادانی که در بخش مراقبتهای ویژه نوزادان هستند، این است که تشخیص اینکه آیا قند یا تماس والدین مؤثر است، یا تعیین زمانی که باید از این روشها استفاده کرد، میتواند بسیار سخت باشد، زیرا دانشمندان ابزارهای عینی برای اندازهگیری درد نوزاد ندارند.
درحالحاضر، پزشکان و پرستاران بیشتر باید روی معیارهای ذهنی تکیه کنند: با نگاه کردن به چهره نوزادان یا اینکه چگونه بدن خود را حرکت میدهند؛ اما در اینجا چالشهایی وجود دارد. ربکا اسلیتر، عصبشناس کودکان در دانشگاه آکسفورد میگوید: «کودکان به دلایل مختلف گریه میکنند و این رفتارها را انجام میدهند. ممکن است علت درد نباشد.» همچنین مواردی وجود دارد که برخی از نوزادان نارس وقتی اتفاق دردناکی برایشان رخ میدهد، گریه نمیکنند، زیرا خیلی ضعیف هستند. بنابراین، اسلیتر میخواهد کار بهتری انجام دهد. او میگوید: «علاقه خاص من تلاش برای بررسی مغز است تا ببینم زمانی که نوزادان درد را تجربه میکنند، در مغزشان چه اتفاقی میافتد، زیرا درد تجربهای است که در این عضو اتفاق میافتد.»
اسلیتر در مطالعات خود سر نوزادان را به الکتروانسفالوگرام (EEG) متصل میکند. الکتروانسفالوگرام دستگاهی است که سیگنالهای الکتریکی را که از مغز میآید، اندازهگیری میکند. او درمورد مطالعه خود میگوید: «وقتی میدانیم رویه دردناکی از حال انجام است، تغییرات خاص در فعالیت مغز را بررسی میکنیم. در زمان واقعی، میتوانیم این تغییرات را مشاهده کنیم و به آنها امتیاز یا نمرهای بدهیم که میزان درد را نشان میدهد.»
او امیدوار است این نمرههای درد در کنار بالین کودک، به پرستاران و پزشکان برای درمان نوزادان کمک کند، اگرچه فناوری هنوز آماده به کارگیری گستردهتر نیست و این کارها تجربی است. او همچنین میخواهد این سنجهها در کارآزماییهای بالینی استفاده شود. بدون داشتن سنجه عینی، قضاوت در این مورد که کدام درمان مؤثر است، دشوار است. او میگوید: «ما در مسیر کارآزمایی بالینی قرار داریم که بررسی میکند که آیا تماس بین والد و نوزاد پیش از رویهای دردناک، بر فعالیت مغز نوزاد تأثیر دارد.»
سایر مطالعات کوچکتری که تاکنون انجام شده است که شامل اندازهگیری فعالیت مغز میشود، نشان میدهد که لمس بهطور عمیقی مؤثر است. اگرچه مکانیسم عمل آن بهطور دقیق مشخص نیست، پاسخ میتواند بسیار ساده باشد. اولسون میگوید: «فکر میکنم همه ما با لمس انسانی احساس بهتری میکنیم. تماس پوست به پوست موجب میشود احساس کنید به فردی خیلی نزدیک هستید، چه فقط گرفتن دست یا فقط نزدیک کسی بودن باشد. فکر میکنم که ما اینگونه برنامهریزی شدهایم.»
پایانههای عصبی زیادی روی پوست وجود دارد، بنابراین دروازههای زیادی وجود دارد که احساس خوشایندی از راه آنها وارد شود و تمرکز از روی درد را منحرف کرده یا حتی بر آن غلبه کند. اریکسون میگوید: «درمورد خودتان فکر کنید. اگر دنداندرد داشته باشید، اگر کسی دستان شما را بگیرد یا در آغوشتان بگیرد، تسکین پیدا میکنید. لمس ملایم انسانی میتواند بسیار خوب باشد.»
به جای اثبات، امید وجود دارد
بیایید فکر کنیم همه شرایط ایدئال وجود دارد. دانشمندان دستگاههای دقیقی را برای نظارت عینی بر درد نوزاد ساختهاند و مانیتورها نشان میدهند که تماس پوست با پوست شفابخش است. همچنین، این کار نهتنها مؤثر است، بلکه جامعه نیز به اتفاق افتادن آن کمک میکند: والدین مورد حمایت قرار میگیرند تا هر چقدر طول بکشد در بخش مراقبتهای ویژه نوزادان بمانند و این تماس شفابخش را فراهم کنند. ایدههای دیگری نیز وجود دارد: طراحی مجدد بخش NICU بهطوریکه فضای آرام بخشتری باشد. بیایید فکر کنیم همه اینها اجرا شده است، یک سؤال باقی میماند: آیا این رویکردها مؤثر است؟ آیا از پیامدهای منفی تجارب دردناک، تغییر رشد مغز و مشکلات رفتاری آینده پیشگیری میکند؟ درحالحاضر، مشخص نیست. اولسون میگوید: «اگر درد را در این مرحله درمان کنیم، امیدوارم بتوانیم برخی از پیامدهای منفی درد را که بعدا در زندگی بروز میکند، درمان کنیم. اما مدرک علمی ندارم.»
انجام کارآزمایی تصادفی کنترلشده که در آن برخی از کودکان به تماس والدین خود دسترسی دارند و برخی دسترسی ندارند، امکانپذیر نیست. اریکسون میگوید: «اگر سیستم را بهبود دهیم، امیدواریم شاهد پیامد بهتری باشیم. ما به جای اثبات، به آن امیدواریم، وگرنه، این کار را انجام نمیدادیم.»
ایندر در پاسخ به این پرسش که امیدوار است مردم از این داستان چه نتیجهای بگیرند، گفت امیدوارم مردم به خاطر آگاهی از این موضوع که نوزادان درد میکشند، احساس ناامیدی نکنند. او میخواهد مردم بدانند که با وجود شروعی سخت، آنها چقدر میتوانند مقاوم باشند و چقدر شادی میتوانند به ارمغان بیاورند.
دختر رندینا هنوز چند جای زخم از سوزنهایی دارد که مربوط به زمانی است که در بخش مراقبتهای ویژه نوزادان قرار داشت. اما ازنظر رندینا، این آثار نشانگر درد نیستند و نشاندهنده تابآوری او هستند. رندینا میگوید: «هفته گذشته جای زخمها را به او نشان دادم و به او یادآوری کردم که هر وقت درمورد خودش یا تواناییهایش شک دارد، به دست خودش نگاه کند. این جای زخمهای کوچک وجود دارند تا به او یادآوری کنند که توانایی او بسیار بیشتر از چیزی است که تصور میکند.»










